解密干细胞|神奇的间充质干细胞,让绝望的再障患者燃起新希望
在20年前,再生障碍性贫血被称为“软癌症”,是一种不可治愈的危险疾病。虽然可以通过造血干细胞移植来根治,但依然存在着配型困难、价格昂贵等弊端,移植后患者还需闯排斥反应“生死关”。更有很多患者因为年龄大而失去了治疗机会,只能依靠输血维持生命。
如今,一种神奇的干细胞——间充质干细胞,给再障患者的治疗带来了新的希望:它不仅可以让部分失去了治疗机会的再障患者完全治愈,还能缓解移植了造血干细胞后的凶险排斥反应及造血恢复不良。
其中的原理如何,南方日报、南方+客户端《解密干细胞》系列报道请来原解放军广州总医院血液科主任、赛莱拉干细胞首席医学官肖扬教授来给大家“解密”。

绝望的再障孩子获得新生
我们先来看一个案例。
湖北宜昌初三学生小源(化名)如今已是一个身材高挑、阳光帅气的翩翩少年,谁能想到8年前他曾数度辍学,命悬一线。
那年,他因为发高烧、面色苍白、全身皮肤莫名青紫在当地医院被诊断为“再生障碍性贫血”,移植造血干细胞一直是唯一的根治办法。但由于没有匹配的供者做移植,他只能依靠免疫抑制剂及激素来维持生命。
然而,2年后,他的病情毫无起色,且由于长期服药,他牙龈肿胀、全身浮肿、肝功能损害,间隔7-10天都需要输一次血。他不仅身高比同龄人差了一大截,而且越来越孤僻,不愿与人交流。
父亲没有放弃希望。他从网上了解到,解放军广州总医院肖扬教授在开展“间充质干细胞治疗激素耐药的再生障碍性贫血”的临床试验,抱着一线希望带着小源找到了肖扬。
最后,小源在广州接受了第三方供者骨髓来源的间充质干细胞治疗,效果非常好:两个月之后,他面色逐渐红润,半年之后就停服了所有药物并摆脱了输血依赖。在肖扬的跟踪随访下,如今,6年过去了,小源的各项指标基本正常,可谓获得了新生。
这一结果令人鼓舞:造血干细胞移植配型困难,排斥反应等并发症几率也很高。而如果能像小源这样,通过间充质干细胞治疗彻底摆脱死亡阴影,那意味着无数再障患者又将迎来新的希望。
治疗再障的药物与移植都不尽如人意
与心脏衰竭、肝衰竭一样,再障是骨髓无法造血的一种器官衰竭,导致患者体内的全血细胞减少,包括白细胞、红细胞、血小板都严重不足。
白细胞减少,会导致机体抵抗力低;血红蛋白低,就会出现贫血,脸色苍白,心慌无力,行走吃力;血小板减少,会引发皮肤、牙龈、消化道、内脏甚至颅内出血,非常危险。
肖教授介绍,目前全世界治疗再障的方法有两大类。一是药物治疗,使用免疫抑制剂及激素来刺激骨髓造血功能。“药物治疗的有效率大概是70-80%,但起效时间非常长,一般要6个月。这6个月里病人很可能就因为感染、出血等并发症而去世。而起效后,还有1/3的患者会复发。此外,有10%的患者使用免疫抑制剂会引发其他肿瘤。”
另一种方法就是造血干细胞的移植。造血干细胞移植被认为是根治性的治疗手段,如果患者配型完好,且挺过术后的感染、出血、排斥等关口,大约80%患者能治愈。
但造血干细胞的移植配型困难,同胞全相合移植效果最好,但即使是同胞兄弟姐妹也只有25%的概率配型成功。如今,可以做父母与子女互为供者的亲缘半相合移植,但发生移植物抗宿主病(GVHD)及移植植入失败(GF)的几率很高。如果等待骨髓库非血缘捐赠的造血干细胞,配型成功的概率更低且要等两三个月以上,而且同样具有较高的排异反应率。
此外,造血干细胞的移植有年龄限制,超过40岁移植效果就差很多,50岁以上往往就失去了移植机会。同时,移植的费用也很高,最少要四五十万。
肖教授说,由于年龄、配型、移植风险及费用的限制,再障患者顺利完成移植的比率有限,“走到移植这一步的患者不到两成。”
间充质干细胞治疗开辟了新天地
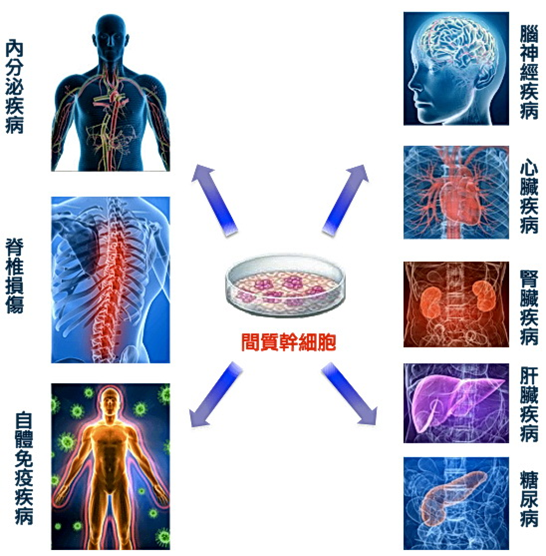
既然药物和造血干细胞移植都存在着这样那样的缺陷,科学家们一直也在探索新的治疗方法,其中最“热门”的就是间充质干细胞。
肖教授介绍,间充质干细胞是骨髓的基质细胞,构成了支持骨髓造血的微环境,它有着这些神奇的特性:低免疫原性,输注人体不会引发排斥反应;免疫调控作用,能抑制免疫细胞T细胞的亢进;再生修复功能,能修复和再生被破坏的肝脏、肺、肠道,皮肤、骨髓等组织。
为何选择间充质干细胞?研究发现,间充质干细胞与再障的发生息息相关。再障患者体内的间充质干细胞存在功能缺陷,免疫调控、血管修复再生的功能明显低于健康人。人们越来越深入地认识到,很可能就是患者体内的T细胞亢进、负性调控因子增加、骨髓微环境的失衡最终导致了骨髓造血功能衰竭。而正好,间充质干细胞能分泌正性调控因子,下调负性因子及改善骨髓微环境。
在细胞实验和动物实验的基础上,肖教授在国际上首先开始尝试将间充质干细胞用在再障病人身上。这项研究纳入了18例免疫制剂药物无效,也因超龄无法移植,只能靠输血维持生命的患者。在接受1-3个月的间充质干细胞输注后,1/3的患者血象恢复,脱离了输血。小源就是其中的受益者之一。
2012年开始,肖教授又联合国内十多家医院开展了多中心二期临床研究,在3年多的时间内完成了70多例患者的临床治疗,结果一致:约1/3的失去了传统治疗机会的患者达到了部分或者完全缓解。这一研究成果在今年五六月发表在了知名专业杂志《干细胞转化医学》(stem cells translational medicine)上,获得了广泛关注。
不仅如此,肖扬教授还通过小鼠模型研究,发现了间充质干细胞能治疗再障的秘密:它能通过细胞信号传导的一个重要途径——Notch信号途径来下调一些关键的免疫调控因子,这一结果也在今年发表在了Nature旗下期刊《scientific report》上。
用于治疗移植物抗宿主病同样显奇效
在移植了造血干细胞后,部分白血病及再障病人会发生一种凶险的并发症,叫做移植物抗宿主病(GVHD)。它是一种严重的排斥反应,但与器官移植患者体内的免疫系统排斥外来器官不同,移植物抗宿主病是外来的免疫大军“反客为主”对患者本身的排斥。
移植物抗宿主病十分凶险,患者的皮肤、肠道、肝脏、肺脏等器官都会被新来的免疫系统大肆破坏,甚至导致死亡。而且它发生率很高,同胞全相合移植的发生率30-50%,半相合或非血缘的移植,更是高达60-70%。
以前,出现这种并发症,就只能用免疫抑制剂来压制亢进的免疫系统。但用多了,虽然移植物抗宿主病压下去了,但又会增加感染和肿瘤复发几率。
研究者们再次把目光投向了间充质干细胞。“移植物抗宿主病的发生,主要是通过释放大量细胞因子来破坏身体的免疫调控。因此,用间充质干细胞来抑制T细胞等负性调控因子的增殖,就能缓解排斥。”
“已有大量的动物实验及临床研究也证实了这一点。”肖教授介绍,结果显示,间充质干细胞与造血干细胞联合移植,可以抑制或控制移植物抗宿主病的发生,有助于造血和免疫功能重建。对免疫抑制剂耐药的患者,也可以使用间充质干细胞来缓解排斥反应。

间充质干细胞还有望提高单倍体造血干细胞移植的疗效。肖教授说,单倍体造血干细胞来源广泛,降低了配型难度,但因为排斥反应大,如今针对再障只是三线治疗方案,很多人都没机会使用。
今年,肖教授与8家移植中心联合发表了一项二期多中心临床研究。他们使用单倍体造血干细胞移植联合输注间充质干细胞,增加了患者的移植成功率,并将移植物抗宿主病的发生率从60%-70%下降到20%,令人鼓舞。
肖教授说,如果能通过进一步的试验证实联合使用间充质干细胞可有效解决单倍体移植的排斥反应,提高再障患者无病生存和总生存率,它将可能把单倍体移植治疗再障从目前的三线方案推为二线甚至一线方案,就能够给更多的患者带来新的希望。
需开展大样本多中心前瞻研究解答更多“谜题”
虽然间充质干细胞在治疗再障、移植物抗宿主病上显示了巨大的潜力,但要应用于临床,还存在着诸多的谜题没有解开。
间充质干细胞有不同来源,同一来源干细胞又有不同亚群,哪些干细胞更有效?如果病人有炎症、免疫紊乱,是否需要先控制好炎症?免疫抑制剂与间充质干细胞是协同作用还是拮抗作用,是否联合使用效果更好?不同疾病的最佳治疗途径和窗口期?……“太多问题要研究了,只能一个问题一个问题解决。”肖教授说。

但要解决这些谜题,就需要搭建区域性的研究平台,进行前瞻性、多中心、大样本的临床研究, “纳入哪些病人,每个病人的治疗时机、剂量、频率,都需要标准化及个体化。”肖教授说。
“进行这些研究的前提,就是细胞制备流程的标准化。”他表示,以前的干细胞临床研究大部分是各家医院自己进行干细胞的提取、制备、培养、扩增等,每家医院的条件、设备、操作流程并不是统一规范,间充质干细胞质量有高有低,直接影响临床研究结果。
因此,在进行间充质干细胞治疗再障的多中心研究时,他就找到了赛莱拉干细胞合作,由赛莱拉干细胞平台专门进行细胞的生产、制备、扩增、鉴定。参与研究的医院只负责临床病例的筛选、治疗、效果研究,“这样的结果会更可靠。”
前不久,肖扬教授从解放军广州总医院来到了赛莱拉干细胞。在这里他可以依靠广东省区域细胞制备中心标准化的干细胞制备平台,继续自己在骨髓衰竭疾病方面的研究,“希望借助赛莱拉干细胞的平台,联合相关医院、学科,共同推动间充质干细胞临床应用的转化。”
【记者】李秀婷
【校对】吴琳
 快来抢沙发
快来抢沙发
