震惊!每28秒,就有一位中国人死于这种病!
新华社 2016-11-12 21:01
◆ 中风学名卒中,又名脑卒中,目前高收入国家发病率大幅降低,而我国却在以每年近9%的速度上扬,并出现年轻化势头。
◆ 我国位于全球两大“卒中死亡带”之一,平均每10秒,我国就有1人初发或复发卒中,每28秒就有1人因卒中离世。
◆ 幸存者中,约75%留下后遗症、40%重度残疾。
◆ 与严峻的卒中防控形势相比,我国的相关研究显得苍白无力,缺乏基本流行病学的连续证据,更缺乏被国际认可的随机对照研究。
1,站在“卒中死亡带”上
2008年,俗称“中风”的卒中跃升为中国国民头号死因。这让从事该专业的王拥军“心头沉甸甸的”。
王拥军是首都医科大学附属北京天坛医院副院长、知名神经病学专家,也是中国卒中学会常务副会长。他告诉《瞭望》新闻周刊:“与严峻的卒中防控形势相比,我国的相关研究显得苍白无力,缺乏基本流行病学的连续证据,更缺乏被国际认可的随机对照研究,未来卒中的工作任重道远。”
卒中俗称“中风”,又名脑卒中,是一种突然发生的脑血管循环障碍性疾病。一般分为缺血性卒中(如脑梗死)和出血性卒中(如脑溢血)两大类。卒中具有高发病率、高复发率、高致残率、高死亡率等特点。
流行病学抽样调查显示,我国卒中年均发病率为200/10万,死亡率约130/10万,患病率为400~700/10万。依此推算,全国每年新发卒中约250万例,每年有超过150万人死于卒中。而在幸存者中,约75%留下后遗症、40%重度残疾。
世界银行预测,倘若不采取更有效的措施,到2030年,中国将有3177万卒中患者。
中国堪称全球卒中的“重灾区”——在全世界两大“卒中死亡带”中(即卒中高死亡地区),其一即是包括中国、蒙古、俄罗斯在内的远东地区,另一个则是非洲。

王拥军说,卒中并非“富贵病”,而是与贫穷相伴,全世界85%的卒中患者发生在中低收入国家。这些国家由于社会经济条件所限和治疗不规范等因素,在抵御卒中的战役中显得非常吃力。
事实上,在过去40年间,全球卒中发病率国与国的差别正在日益加大——高收入国家卒中发病率减少42%,中低收入国家卒中发病率增加100%。2000~2008年,中低收入国家卒中的发病率首次超过高收入国家20%。中国卒中的发病率也正以每年接近9%的速度上扬。
这意味着,就在发达国家开始降服卒中之时,中国等国的卒中发病还在日益攀升、难于遏制。
刻不容缓
卒中多表现为突然发生的脑部受损征象,如突发肢体偏瘫、麻木、语言障碍、意识不清等。
据王拥军介绍,正常情况下,心脏把血液泵入脑动脉,脑动脉又逐渐变细成为小动脉,最后变成很细的血管,即毛细血管。毛细血管壁很薄,氧气和营养物质可由此进入脑细胞内。如果血管突然破裂或阻塞,导致血流中断,那么血管远端的脑细胞氧供停止,细胞逐渐坏死,这就是卒中。
卒中不是同质性疾病。
如果由于脑供血动脉闭塞,使该动脉供血区的脑组织得不到血液中的氧气和营养物质发生坏死,称为缺血性卒中,约占80%~85%;
卒中不仅是家庭的灾难,也是国家的灾难。而这种灾难,正在向劳动力人群中蔓延。“中国的卒中已经出现年轻化势头。”徐安定说。
据徐安定分析,相关对比研究表明,我国中年人的血脂异常已经和老年人不相上下,而中年男性的吸烟率远高于老年人,再加上工作压力大、家庭负担重、运动量相对较少等诱发卒中的危险因素叠加,导致中年人的发病风险超过了老年人。
卒中的这种年轻化趋势,让徐安定十分警惕:“防范和干预卒中风险已经刻不容缓。”
浑然不觉
面对“兵临城下”的卒中大军,社会群体仿佛浑然不觉。
卒中的高危因素包括高血压、糖尿病、高血脂、不运动、肥胖、酗酒、抽烟等。其中,34.6%的卒中可归因为高血压。
而国人的高血压在短短20多年中实现了自身的“跨越式发展”:1984年,当世界银行向中国提交第一份提请关注慢性病的报告时,中国的高血压患者大致为5000多万。2011年,世界银行发布《创建健康和谐生活:遏制中国慢性病流行》,再次建言慢性病防控。此时,中国高血压患者已经超过2亿,位列全球高血压患者数量榜首。
卒中的其他危险因素,如烟草使用、缺乏身体活动、有害使用酒精和不合理饮食,不少人只是耳朵里听听、口头上说说,却没往心里去——依据有关调查,中国现有3.5亿烟民,50%的人酗酒或饮酒过量,90%的人缺乏正常体育锻炼,还有40%的人群体重超标或肥胖。
一级预防亦称病因预防,是指在疾病尚未发生时针对病因或危险因素采取措施,预防或推迟疾病的发生。从某种意义上讲,一级预防是消除疾病的治本之策。
具体到卒中的一级预防,就是要在卒中尚未发生时,对存在高危因素和家族遗传倾向者进行早期干预,通过健康教育积极控制高危因素,避免不良生活习惯,达到预防、降低卒中发生的目的。
让董强忧虑的是,卒中健康教育的不足,不但使公众缺乏正确的疾病知识,而且使公众对卒中的治疗缺乏理解,依从性较差。“通常而言,卒中的治疗既与医疗技术进步有关,也与患者对治疗的理解和配合有关。但由于公众缺少卒中相关的正确健康知识,导致临床治疗的依从性不好,给卒中防控造成很大压力。这种情况在卒中的二级预防中非常普遍。”董强说。
所谓二级预防,就是针对已经出现的预警信号,仔细查找原因,给予积极治疗,减少并发症和后遗症,预防卒中的再发作。二级预防的对象,往往是已经有卒中症状或已发生卒中的患者,其治疗手段包括药物治疗、外科手术治疗和介入治疗等。
比如,颈动脉斑块或颈动脉狭窄是卒中的重要信号,出现“敌情”的患者需要接受专科医生评估,符合指征者需要实施颈动脉内膜剥脱术(CEA)或颈动脉支架术(CAS)防范卒中。据国家卫计委脑卒中筛查与防治工程委员会副主任、中国工程院院士王陇德披露,2011年,我国筛查出颈动脉70%以上狭窄、急需干预的患者1.7万例,但实施CEA者仅635例,实施CAS者2681例,干预的患者不足20%。
董强介绍说,国际相关研究表明,在过去的50多年中,二级预防对卒中的效果显而易见。美国卒中协会还曾对二级预防依从性进行研究,发现患者的健康知识与二级预防依从性关系巨大。比如,患者理解为什么服药可使长期依从性提高81%,患者知道药物用完后如何重新取药则可使依从性提高64%。“但我国二级预防的拐点常常在半年左右出现,也就是说,很多卒中患者遵医嘱服药的时间通常只有半年,之后就可能自行减药,甚至停药。”
在董强看来,尽管不是所有的卒中都可以预防,但预防对卒中防控至关重要。而无论是一级预防,还是二级预防,其基础均源自卒中的健康教育。“明确地说,我们需要让公众掌握正确的疾病知识,而不能让种种预防误区大行其道。这是全社会对卒中防控的责任。”
针对卒中医疗问题,王拥军表示,急性期的卒中是有窗口期的,比如缺血性卒中,如果能在4.5小时内使用溶栓药物,就会大幅降低病死率和残疾率,但超过这一时段,溶栓不仅效果不好,反而可能起反作用,所以国际上的共识是“时间就是大脑”。“遗憾的是,过去10多年中,我国缺血性脑血管病的医疗质量改善较大,大多数医疗质量指标已经接近国际平均水平,但是溶栓治疗一直改进不大,低溶栓率仍然是困扰我国卒中医疗最大的问题。
尽管距离理想状态还有一定路程,但王拥军始终对卒中防控的前景保持信心:“2004年我刚回国开展脑血管病工作时,每年能够接受溶栓治疗的患者只有2000人左右,到2015年,接受溶栓治疗的患者已经接近5万人。这充分说明我国卒中急性期的医疗技术进步神速。而很多时候,技术的进步是阶梯式的,体系的进步则是飞跃式的。”
2,社区探路卒中防控
◆ 卒中的长期规范化管理最终需要依托社区,如能为卒中等慢性病患者提供立足于家庭和社区的,方便、连续、综合的健康服务,势必对患者回归家庭和社会意义重大。
◆ 北京市方庄社区卫生服务中心的探索成果值得借鉴、参考,推荐阅读 ▼
2011年5月7日,78岁的许阿姨遭遇人生最艰难的时刻——她唯一的女儿突发卒中,被发现时已不省人事。“救护车把我们送到了北京天坛医院(下称天坛医院),总算是把女儿的命捡回来了。”
许阿姨的噩梦并没有结束。“我女儿在天坛医院住了3个多月,还是落下了半身不遂、语言障碍等后遗症。她才40多岁,接受不了自己变成时时、事事离不开别人照顾的废人,总说不想活了,其实我也不想活了。”
许阿姨的遭遇并非孤例。数据显示,在我国,平均每10秒就有1人初发或复发卒中,每28秒就有1人因卒中离世。
自2008年起,卒中已经是我国居民的“头号杀手”。
除了高发病率、高死亡率,卒中还具有高复发率、高致残率的特点。以北京市为例,卒中1年内复发率为11%~12%,2年内的复发率则跳升至56.3%。并且即便是生存的患者,也容易出现丧失视觉、语言能力或发生偏瘫等永久性残疾。
显然,卒中的预防和后期功能恢复并不只是许阿姨一家的难题,它同时也是全社会需要共同面对的难题。
令人忧虑的是,大医院、新技术似乎也在这道难题中进展有限——它们大多只对卒中的急性期处理和治疗游刃有余,对卒中的预防和后期功能恢复却不那么得心应手。究竟谁是卒中预防和后期功能恢复的“定海神针”?
3,卒中科普三问
◆ 卒中防控,关键是要早发现、早诊断、早治疗
◆ 抗击卒中,我们需要掌握哪些健康知识?
2014年3月,拿惯手术刀的缪中荣暗暗决心:在做好外科医生之余,还要做一名科普宣教者,尽可能让更多的患者了解卒中。
2015年10月,一本名叫《漫画脑卒中》的书籍横空出世,并在今年10月入选“2016年向全国老年人推荐优秀出版物”。

卒中患者家属、著名导演宁浩形容:“这是一本比电器使用说明书更易懂的科普读物。”
缪中荣是首都医科大学附属北京天坛医院介入神经病科主任。他告诉《瞭望》新闻周刊:“我花了几十年时间与患者并肩作战,也屡屡享受着手术的成就感,但每当看到一些患者对疾病无知无畏,我总还会有挥之不去的无力、无助。我意识到,再精美的手术,都无法帮助一个积重难返的患者。”
缪中荣竭力对抗的,是卒中健康教育遭到忽视的现实。数据显示,我国卒中发病率正以每年接近9%的速度攀升,这与公众掌握正确疾病知识不足密切相关。
那么,在抗击卒中的战役中,我们究竟需要掌握哪些健康知识?
一级预防:堵塞还是溢出
卒中主要分为缺血性卒中和出血性卒中两种。
缪中荣经常使用的一个比方是:如果把人的大脑比为田地,那么大脑的血管就相当于田地里用于灌溉的沟渠,沟渠需要为不同区域供水,以保证每块田地的丰收。“如果某条沟渠堵了,相应田地干旱,秧苗就会缺水死亡,对应到脑血管,就是缺血性卒中;如果某条沟渠破了,相应田地受淹,对应到脑血管,就是出血性卒中。”
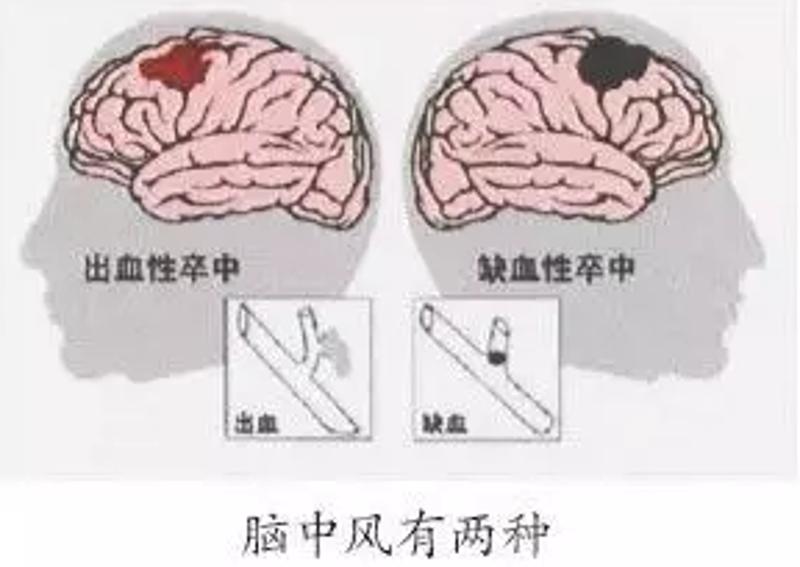
卒中不是同质性疾病。缺血性卒中约占80%~85%,出血性卒中约占15%~20%。二者的发病原因、发病机制、临床表现和治疗原则截然不同。
卒中的高危因素是高血压、糖尿病、高血脂、肥胖、不运动、酗酒、抽烟等。90%的卒中(包括出血和缺血)风险可归因于10个可控危险因素,其中34.6%的卒中归因于高血压。缪中荣说,没有危险因素也会出现动脉粥样硬化(动脉粥样硬化是因为血管内膜长斑块或血管壁钙化僵硬,导致血管顺应性降低),因为随着年龄变老,血管本身也会老化,“就像长时间没有更换的旧车胎一样”。

二级预防:外科还是介入?
但在缪中荣看来,有斑块并不可怕,只是一定要密切观察,积极治疗危险因素,避免斑块增大。“如果血管超声发现是不稳定斑块,或者斑块导致血管狭窄程度大于70%,就要高度重视,如果狭窄程度大于70%,而且有预警信号,比如肢体无力、口眼歪斜、走路跑偏,则要住院检查。”
这种预防性治疗、防范性治疗其实也就是通常所说的二级预防。二级预防的治疗手段包括药物治疗、外科治疗和介入治疗。药物治疗属保守治疗,外科治疗和介入治疗则属手术治疗。
很多患者闻手术色变。缪中荣说,他常常会在术前谈话时被患者询问,相应的预防性手术有没有风险,有什么风险,甚至有患者听到风险选择放弃手术。“其实放弃手术的风险更大。打个比方,做手术相当于从一楼跳下去,不做手术则相当于从五楼跳下去,你说这手术到底该不该做?”
缪中荣举例说,如果发现有颈动脉斑块或者已经导致颈动脉狭窄,就需要找脑血管病专科医生就诊做全面评估,一方面是要对斑块性质、狭窄程度以及有没有症状做出评估,另一方面就需要决定是保守治疗还是手术治疗。手术治疗一般就是外科的内膜剥脱术或介入治疗的支架手术。
急性期:溶栓还是取栓
最考验患者和医生的,则是卒中的急性期救治。
根据急性期脑梗死发病时间的不同,选择的治疗方法也不同。一般来说,四五小时之内到医院接受静脉溶栓,8小时之内可接受取栓治疗。“8小时之内是急性期脑梗死急救的黄金时间。内科治疗方法贯穿始终,包括降脂抗栓,改善循环等。”缪中荣说。
急性期的溶栓治疗包括静脉溶栓和动脉溶栓两种。静脉溶栓是在静脉注射溶栓药物,让堵塞血管内的血栓溶开,这种治疗方法简单,但是对大血管闭塞的溶通率比较低,只有5.9%~44.2%,对血栓长度大于8毫米的几乎无效。
动脉溶栓则直接在动脉里给溶栓药物,属微创手术,也即通常所说的介入治疗。据缪中荣介绍,动脉溶栓的具体方法是通过股动脉将一根很细的导管在X光线下导入到堵塞动脉内,直接在血栓附近或者血栓内给溶栓药物,溶解血栓。“动脉溶栓可以使大血管闭塞的溶通率达到59%~88%,缺点和静脉溶栓一样,可能导致颅内出血,出血率为0~7%,良好预后率为33%~71%。”